Glucagón y la hipótesis bihormonal de la diabetes
Recepción: 12-07-2019 Aceptación: 17-07-2019
Freddy González-Mujica
Resumen
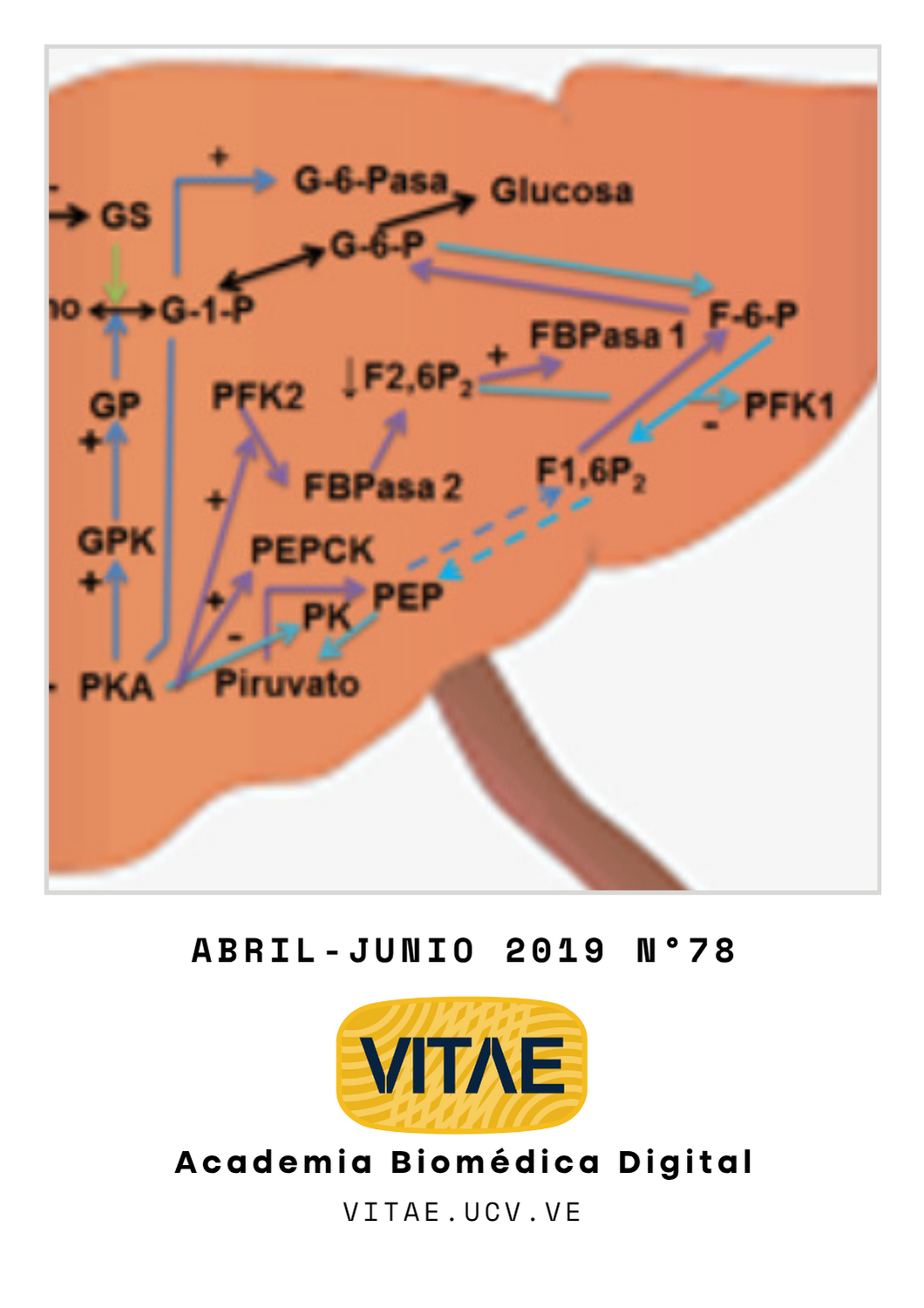
El glucagón es una hormona polipeptídica de 29 aminoácidos, producida por las células α de los islotes pancreáticos en respuesta a hipoglicemia y otras situaciones de estrés. Su gen se encuentra localizado en brazo largo del cromosoma 2 y se expresa además de en las células α, en las células L de la mucosa intestinal y en algunas neuronas del tallo cerebral. Es sintetizado como una proteína de 180 aminoácidos, el preproglucagón, que es procesado de manera diferente dependiendo de las células donde se produce, dando entre otros péptidos: glucagón, glicentina, GLP1, GLP2, oxyntomodulina, entre otros. La glicemia es el estímulo fisiológico para la secreción de glucagón, siendo otros factores importantes: la insulina, la amilina, la somatostatina, GABA, el Zn++, la leptina, los aminoácidos y los ácidos grasos. La concentración de ATP, producto del metabolismo de las células α, modifica la actividad del canal de K+, lo cual se traduce en cambios de la polaridad de la membrana celular, permitiendo o no la entrada de Ca++ y Na+ que condicionan la exocitosis de glucagón. El receptor del glucagón, GcGR, se encuentra fundamentalmente en hígado y riñón, pero también está presente en tejido adiposo, corazón y páncreas endocrino entre otros. A partir del receptor existen 2 vías de señalización dependientes de proteínas G, que tienen efectos metabólicos y genéticos. El glucagón incrementa, a nivel hepático, la glucogenólisis y la neoglucogénesis e inhibe la glucogenogénesis y la glicolisis por lo cual se produce hiperglicemia. En el tejido adiposo, el glucagón aumenta la lipólisis e inhibe la lipogénesis, que trae como consecuencia aumento de los ácidos grasos libres del plasma, en el hígado dichos ácidos grasos son β oxidados potenciando la síntesis de cuerpos cetónicos, condicionando hipercetonemia. El glucagón produce que el hígado capte aminoácidos circulantes y a partir del grupo amino de los mismos se incremente la síntesis de urea, el resto del aminoácido es usado en la neoglucogénesis. Todas las formas de diabetes cursan con hiperglucagonemia, y en el presente las evidencias sugieren fuertemente que las manifestaciones de la diabetes no pueden ser explicadas solo por la deficiencia de insulina, y que una función anormal de las células α pancreáticas, y en consecuencia una hiperglucagonemia, sean un factor determinante de la magnitud de la hiperglicemia y de la hipercetonemia de la diabetes. Estas observaciones indujeron a Unger y Orci a postular la “hipótesis bihormonal” de la diabetes, según la cual tanto la disminución de la insulina como el aumento del glucagón son responsables de las alteraciones metabólicas del diabético. Si el aumento de la secreción de glucagón es responsable de las alteraciones metabólicas de la diabetes mellitus, la modulación de dicha secreción y/o de sus efectos pudiera resultar beneficiosa en el tratamiento de la enfermedad. Se han ensayado varios mecanismos destinados a bloquear la señalización de GcGR con algún éxito y con algunos efectos secundarios indeseados. La inhibición de la secreción de glucagón, por el uso de amilina o leptina en DMT1, ha arrojado resultados muy prometedores. Por otro lado, derivados del glucagón resultantes de su unión con otros péptidos tales como GLP1, están siendo usados en el tratamiento de la obesidad con éxito.
Detalles del artículo
Artículos similares
- Sociedad Interdisciplinaria de Medicina Conductual , Enfermedades y estilos de vida , VITAE Academia Biomédica Digital: Vol. 1 Núm. 26: Enero-Marzo 2006
- Juan Carlos Araujo Cuauro, Fernando Fernández, E. M. García Fontaldo, Milagros Sánchez, Granuloma eosinófilo costal solitario en edad excepcional. , VITAE Academia Biomédica Digital: Vol. 3 Núm. 59: Julio-Septiembre 2014
- Ulises Leal, Krisskelly Guzmán, Anmary Hernández, Milagros Espinoza, Santina Coccione, Yolima Fernández, Haifah Kuder, Estimación del riesgo de desarrollar Diabetes Mellitus tipo 2. en pobladores del Municipio San Diego, Estado Carabobo, Venezuela , VITAE Academia Biomédica Digital: Vol. 3 Núm. 71: Julio-Septiembre 2017
- Ronald Evans-Meza, J. Daniel Pérez Fallas, Efectos de las bebidas azucaradas sobre la mortalidad y carga de la enfermedad en Venezuela , VITAE Academia Biomédica Digital: Vol. 3 Núm. 71: Julio-Septiembre 2017
- Fabiola Ayari Pláceres Uray, Martín Alberto Rodríguez Betancourt, Expresión del ligando del receptor activador Nf-kB (Rankl) en los fibroblastos de la membrana sinovial de pacientes con artritis reumatoide. , VITAE Academia Biomédica Digital: Vol. 1 Núm. 14: Enero-Marzo 2003
- Christian Schmeer, Las células pluripotentes neurales y sus potenciales aplicaciones terapéuticas , VITAE Academia Biomédica Digital: Vol. 2 Núm. 11: Abril-Julio 2002
- Juan Carlos Araujo Cuauro, Fernando E. Fernández, E. M. García, Milagros Sánchez, Variante maligna del espiradenoma ecrino (espiradenocarcinoma ecrino) tumor anexial raro de la glándula sudorípara ecrina. , VITAE Academia Biomédica Digital: Vol. 2 Núm. 58: Abril-Junio 2014
- Manuel José Gorrín-Rivas, Cáncer y angiogénesis , VITAE Academia Biomédica Digital: Vol. 2 Núm. 7: Marzo-Mayo 2001
- E. Valderrama, G. Bracho V, A. Hernández, L. Taylor, D. Tamayo, J.R. Tovar, Linfoma no Hodgkin de células grandes inmunofenotipo T/NK extraganglionar de tipo nasal (granuloma letal de la línea media) A propósito de un caso , VITAE Academia Biomédica Digital: Vol. 4 Núm. 56: Octubre-Diciembre 2013
- Félix Antonio Quezada Peralta, Noris Salcedo Inoa , Infección fúngica por Saprochaete capitata en una paciente con linfoma de células T tipo Natural Killer en cavidad nasal. , VITAE Academia Biomédica Digital: Vol. 2 Núm. 66: Abril-Junio 2016
También puede Iniciar una búsqueda de similitud avanzada para este artículo.
Artículos más leídos del mismo autor/a
- Freddy González-Mujica, Insulina. Estructura, síntesis, secreción, depuración y degradación (Revisión) , VITAE Academia Biomédica Digital: Vol. 3 Núm. 71: Julio-Septiembre 2017
- Freddy González-Mujica, Resistencia a la insulina , VITAE Academia Biomédica Digital: Vol. 4 Núm. 76: Octubre-Diciembre 2018
- Freddy González-Mujica, Mecanismo de acción de la insulina. (Revisión) , VITAE Academia Biomédica Digital: Vol. 4 Núm. 72: Octubre-Diciembre 2017